Аппендицит часто встречаемое воспалительное заболевание кишечника, которое требует оперативного лечения. По статистике, это заболевание регистрируется у 1-3 % людей. Причем женщины более склонны к воспалению аппендикса, чем мужчины (2,2 % и 1,1 % соответственно). Частота встречаемости увеличивается у пациентов в возрасте от 20 до 40 лет, но в целом острый и хронический аппендицит может развиваться у человека любого возраста.
Что такое аппендицит
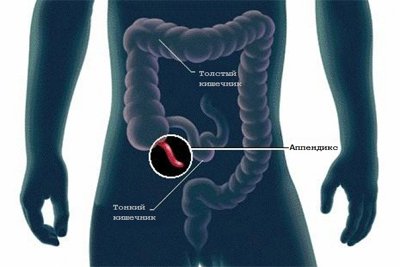
Аппендицит – воспаление аппендикса, сопровождается болью и повышением ректальной температуры. Аппендикс человека представляет собой небольшой червеобразный отросток толстого кишечника. Размеры его колеблются в пределах от 8 до 12 см длиной и 6-7 мм толщиной. Расположен аппендикс в правой подвздошной области брюшной полости. Анатомически он является слепым мешком, выходящим из слепого отдела толстого кишечника. Входное отверстие аппендикса образуется мышечным слоем слепой кишки.
Бывает, что аппендикс расположен атипично, что важно при диагностике и лечении:
- В полости малого таза – тазовое расположение;
- Верхушкой кверху – под печёночное положение;
- Расположен позади слепой кишки – ретроцекальное положение;
- Перед слепой кишкой – переднее положение;
- Расположен вдоль слепой кишки в канале – латеральное положение;
- Вдоль слепой кишки с внутренней стороны – медиальное положение.
Для чего нужен аппендикс? Раньше его считали рудиментом слепого кишечника. У травоядных животных это отдел может достигать нескольких метров в длину, а у человека в процессе эволюции он стал атрофироваться. Потом выяснилось, что в аппендиксе большое скопление лимфоидной ткани. Таким образом, он стал своеобразными миндалинами кишечника. В лимфатические бляшки поступает большое количество информации о различных патогенах, которые действуют в кишечнике. Клетки иммунной системы аппендикса (лимфоциты, макрофаги) обрабатывают эту информацию и передают ее дальше по цепочке формирования иммунитета, а также продуцируют неспецифические факторы защиты.
При нарушении функций развивается воспаление, которое протекает по-разному. В зависимости от типа воспаления различают катаральный, гангренозный, флегмонозный аппендицит и другие формы. По характеру течения он может быть острым и хроническим. Наиболее частым и опасным осложнением является разлитой перитонит, когда процесс переходит на всю брюшную полость и воспаляется брюшина.
Остановимся подробнее на классификации аппендицита у человека.
Виды аппендицита
Виды аппендицита фактически представляют собой разные стадии одного и того же процесса. Наиболее удобна стала классификация по В.И. Колесову, которая широко используется в настоящее время.
Катаральный аппендицит (острый простой, или поверхностный). Характеризуется воспалением слизистого слоя и небольшим утолщением стенки аппендикса. Протекает без проявления внешних признаков и повышения температуры, или симптомы присутствуют в незначительной степени.
Деструктивный острый аппендицит, который, в свою очередь, подразделяется на:
- Флегмонозный аппендицит;
- Гангренозный аппендицит;
- Перфоративный.
Осложненный аппендицит, в котором выделяют:
- Гнойный аппендицит;
- С инфильтратом;
- Разлитой перитонит (если аппендицит уже лопнул);
- Другие осложнения.
Хронический аппендицит может быть следствием перенесенной легкой формы острого аппендицита или быть самостоятельным заболеванием. В этом вопросе многие исследователи расходятся во мнениях. Характеризуется процесс дистрофическими изменениями и склерозом тканей аппендикса. В зависимости от данных анамнеза выделяют на следующие формы хронического аппендицита.
- Остаточная, или рези дуальная. При этой форме у больного ранее случался хотя бы один приступ острого аппендицита.
- Рецидивирующая. По сути, она стала периодически повторяющимися приступами поверхностного острого аппендицита, чередующимися с периодом ремиссий.
- Первично-хроническая форма – когда процесс развивается постепенно, без острых приступов.
Заболевание может протекать с субфебрильной температурой.
Причины хронического аппендицита
Хронический аппендицит имеет этиологию, схожую с острым аппендицитом. Есть четыре основные причины, почему появляется воспаление аппендикса.
- Механическая. На фоне закупорки отверстия аппендикса происходит процесс активного размножения кишечной микрофлоры и возникает воспаление слизистой оболочки. Закупорку могут вызывать каловые массы, разрастания лимфоидной ткани, реже инородные тела и паразиты. Также возможны случаи перегиба или сдавливания входного отверстия измененными тканями органов брюшной полости при энтероколитах, спаечной болезни, аднексите, холецистите, перенесенном перитоните. Анализ клинических данных свидетельствует о том, что вероятность развития аппендицита выше у людей, страдающих хроническими запорами, синдромом ленивого кишечника, при низком потреблении клетчатки.
- Инфекционная. Выделяют специфический и неспецифический этиологические факторы. Специфический заключается в инфекционном поражении аппендикса патогенной микрофлорой. Такое течение бывает при туберкулезе, иерсиниозе, брюшном тифе, дизентерии. Неспецифический фактор – условно-патогенная микрофлора: кишечная палочка, стрептококк, стафилококк. Эти бактерии часто выделяют в анализах, если развился флегмонозный аппендицит и отмечается высокая температура тела.
- Сосудистая теория. По этому механизму развитие болезни минует начальные стадии и сразу проявляется в деструктивной форме. Происходит нарушение кровоснабжения, вызванное системными васкулитами, старением сосудов и прочими патологиями.
- Эндокринная теория. Нарушение регуляции выработки медиатора воспаления – серотонина, который вырабатывается клетками иммунной системы аппендикса.
Аппендицит, причины которого не выяснены, вполне может быть наследственным. Ученые не исключают этот фактор, особенно в механизме развития детского аппендицита.
Признаки

Хронический аппендицит имеет смазанные клинические признаки. В целом, симптомы схожи с теми, которые вызывает катаральный аппендицит – начальная стадия тяжелых форм. Отмечаются следующие признаки.
- Ноющие боли в правой подвздошной области (нижняя треть живота). Они могут носить эпизодический характер. Иногда наблюдается ощущение тяжести и дискомфорта внизу живота. Боли усиливаются при движении, физических нагрузках, неправильном питании. Синдромы раздражения брюшины выражены слабо, если нет перитонита.
- Температура в пределах нормы или незначительно повышена (субфебрильная температура). Так, если гнойный аппендицит может провоцировать повышение температуры тела до 38-40 °С, то хронический – 37, 0 °С. Утром температура может быть в пределах нормы, а к вечеру подниматься.
- Нарушение нормальной деятельности кишечника: запоры, поносы, повышенное газообразование.
- Тошнота.
- Нарушение процесса мочеиспускания – боль, частые позывы.
- Возникает болезненность при ректальном исследовании, у женщин – также при гинекологическом.
В целом при хроническом течении болезни поставить диагноз только по клиническим признакам не представляется возможным. Ректальная температура тоже может давать неясную картину. В таком случае прибегают к дополнительным исследованиям.
Диагностика
Хронический аппендицит диагностирует хирург, используя данные осмотра и пальпации, а также лабораторные анализы и дополнительные методы исследования. Учитывается и повышение температуры тела. В отсутствии врача диагностика входит в сестринское дело (сестринская диагностика).
- Болезненность в правой подвздошной области, усиление боли при положении лежа на левом боку, при сгибании правой ноги – эти признаки вызывают подозрение на хронический аппендицит. Гангренозный аппендицит может вовсе не сопровождаться болевыми ощущениями по причине отмирания иннервации в пораженных тканях. При перитоните боль переходит на весь живот.
- Анализ крови. Отмечается повышение в крови количества лейкоцитов. При этом обнаруживают много незрелых форм лейкоцитов (сдвиг лейкоцитарной формулы влево). Также в анализе крови может повышаться СОЭ.
- Анализ мочи. Моча без изменений, что позволяет дифференцировать аппендицит от неврологических патологий.
- УЗИ-диагностика. Простой и безопасный метод исследования, позволяющий быстро подтвердить диагноз. В процессе исследования оценивается не только состояние аппендикса, но и других органов брюшной полости. Фото можно подшить в историю болезни.
- Рентгенография. Рентгеновское исследование с введением контрастного вещества в кишечник даст информацию о состоянии аппендикса, его анатомическом положении, изменении слизистой оболочки, проверить толстый кишечник пациента.
- Гораздо реже применяются такие методы исследования, как компьютерная томография, медицинская термография и магнитно-резонансная томография.
Наиболее информативным методом является лапароскопия. Аппендицит при этом диагностируется безошибочно, врач в состоянии оценить стадию процесса, способы оперативного лечения и при необходимых показаниях сразу же перейти к аппендэктомии.
Дифференциальный диагноз
Очень часто аппендицит необходимо дифференцировать от других воспалительных заболеваний.
- Холецистит. При атипичном расположении отростка боли появляются выше, в средней или верхней части живота, рядом с желчным пузырем. При холецистите часто возникает рвота, но она носит многократный характер. Боли связаны не с положением тела, а с приемом тяжелой пищи или нарушением диеты. На УЗИ в желчном пузыре могут быть выявлены признаки воспаления и конкременты.
- Острый панкреатит. Боли локализованы в эпигастрии и носят опоясывающий характер.
- Перфорация язвы желудка. Боли схожи с теми, которые дает флегмонозный аппендицит, но чаще носят кинжальный характер. После прободения язвы боль может стихать – короткий период мнимого благополучия, затем перемещаться в правую подвздошную область (ложный синдром Кохера). Следует учитывать, что гангренозный аппендицит также имеет период мнимого благополучия. Для дифференциального диагноза важно наличие язвы в анамнезе, потеря крови, при рентгеновских исследованиях на фото выявляется скопление газов под диафрагмой.
- Почечную патологию отличают по анализу мочи и обзорному снимку брюшной полости. Анализ мочи показывает изменения, характерные для заболеваний почек – наличие крови, белка, но при некоторых условиях они могут отсутствовать.
- Гинекологические заболевания исключают путем гинекологического (влагалищного) обследования. При внематочной беременности и разрыве трубы или кисты яичника добавляются признаки потери крови: бледность, анемия, гиповолемический шок.
Прогноз
Хронический аппендицит при своевременной операции имеет благоприятный прогноз. В целом для непробудного аппендицита вероятность смертельного исхода составляет менее 0,1% случаев. Шансы на успешное лечение уменьшаются, если в анамнезе есть тяжелые нарушения сердечно-сосудистой деятельности, печени и почек.
Наиболее грозным осложнением аппендицита является перфорация и перитонит.
Лечение
Лечат хронический аппендицит так же, как и острый. Показано хирургическое лечение - операция по удалению аппендикса (аппендэктомия).
На предоперационном этапе запрещено греть область живота (чтобы избежать перитонита), нельзя применять для лечения болеутоляющие и слабительные, делать клизмы.
Операция может проводиться классическим методом, при этом используют один из приемов:
- Доступ через разрез в брюшной полости, иссечение отростка от брыжейки и от кишки, погружение его культи в просвет прямой кишки.
- В случае, если по каким-либо причинам вывести аппендикс в разрез затруднительно (например, спаечный процесс), то прибегают к ретроградной аппендэктомии. Сначала отрезают отросток от кишки, погружают культю, а затем поэтапно выводят в операционный разрез, иссекая брыжейку.
Аппендэктомию практически всегда проводят под общим наркозом.
В последние годы все чаще используют лапароскопическую аппендэктомию – удаление аппендикса через небольшие проколы брюшной стенки. При этом остаются незначительные шрамы в виде трех точек. Дефекты кожи практически 6незаметны, что видно на фото. Разработаны и малоинвазивные методы лечения с оперативным доступом через желудок или влагалище. Такие операции легче переносятся, меньше крови, сокращен послеоперационный период и реабилитация больных, нет косметических дефектов.
Послеоперационный период
В течение двух суток после того как аппендицит вырезали, больному прописан постельный режим. Назначают антибактериальную терапию для профилактики хирургических инфекций. В этот период очень важен сестринский уход для профилактики возможных осложнений.
Шов снимают на 10-12 день после операции. До этого следует избегать резких движений, напряжения мышц брюшной стенки во избежание прорезывания шва. Восстановление мышечной ткани занимает несколько месяцев. На коже остается небольшой бледный рубец, что видно на фото.
Проводится профилактика пролежней, лечебная гимнастика, которая является частью сестринского ухода.
Пациенту назначается диета согласно сестринского дела: бульоны, соки, отварной рис. Через 2-4 дня в рацион включают каши, протертые супы, паровые овощи и фрукты, кисломолочные продукты, нежирные мясо или рыбу на пару.
Профилактика
В профилактике аппендицита большую роль играет своевременное лечение желудочно-кишечных заболеваний, избавление от хронических запоров, правильное питание. Не рекомендуются продукты, способствующие засорению кишечника (с косточками, шкурками, шелухой). В рацион включают достаточное количество клетчатки, зелени, овощей и фруктов.